Ten artykuł ma na celu rozwiać wątpliwości dotyczące farmakoterapii nadciśnienia, dostarczając rzetelnych informacji o tym, kiedy leki są konieczne, jakie są alternatywy i czego można się spodziewać po leczeniu, abyś mógł podjąć świadomą decyzję w porozumieniu z lekarzem.
Kiedy leczenie farmakologiczne nadciśnienia jest konieczne kluczowe informacje dla pacjenta
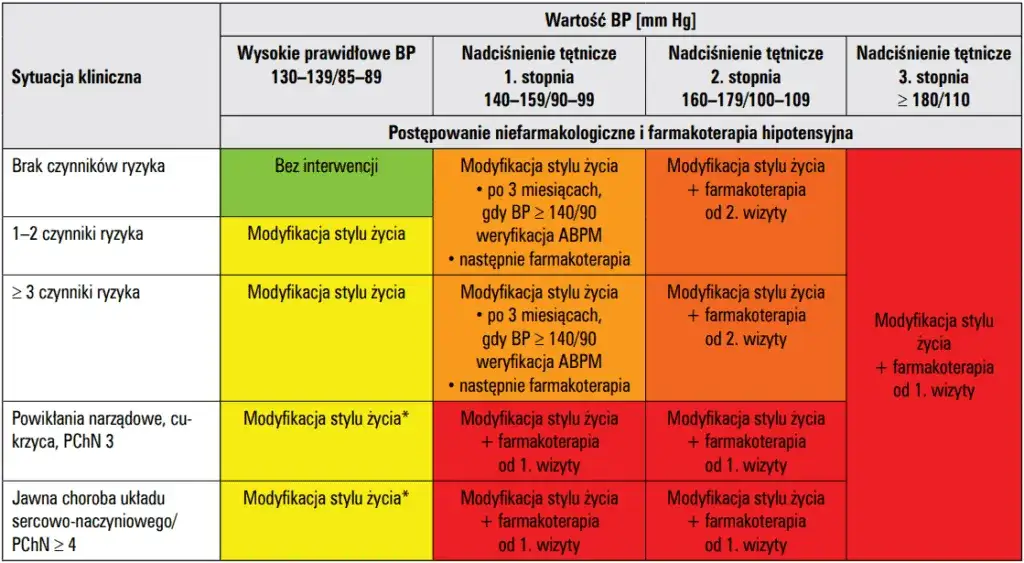
- Nadciśnienie diagnozuje się przy ciśnieniu ≥140/90 mmHg, ale decyzja o lekach zależy od wielu czynników, w tym indywidualnego ryzyka.
- Zmiana stylu życia (dieta DASH, ograniczenie soli, ruch, redukcja stresu) jest zawsze pierwszym i kluczowym krokiem w terapii.
- Leki wdraża się natychmiast przy ciśnieniu ≥160/100 mmHg lub u pacjentów z wysokim ryzykiem sercowo-naczyniowym; w innych przypadkach często najpierw zaleca się 3 miesiące modyfikacji stylu życia.
- Terapia nadciśnienia jest zazwyczaj długoterminowa, ale nie zawsze oznacza przyjmowanie leków "do końca życia" decyzję podejmuje lekarz.
- Nieleczone nadciśnienie to "cichy zabójca", prowadzący do poważnych powikłań, takich jak zawał serca, udar czy niewydolność nerek.
- Istnieje wiele grup leków, a lekarz może modyfikować terapię, aby zminimalizować ewentualne skutki uboczne.
Nadciśnienie: zrozumieć diagnozę i skalę problemu
Nadciśnienie tętnicze to problem, który dotyka ogromną część społeczeństwa. W Polsce szacuje się, że choruje na nie około 12 milionów osób, a co trzecia z nich nawet nie zdaje sobie z tego sprawy. To zatrważające statystyki, które pokazują, jak podstępna jest ta choroba. Nazywam ją "cichym zabójcą" nie bez powodu często rozwija się bez wyraźnych objawów, powoli, ale nieubłaganie uszkadzając nasze naczynia krwionośne i narządy wewnętrzne. Ignorowanie nadciśnienia to prosta droga do poważnych powikłań, takich jak zawał serca, udar mózgu, niewydolność serca, przewlekła choroba nerek, a nawet uszkodzenie wzroku. Dlatego tak ważne jest regularne mierzenie ciśnienia i świadomość, co oznaczają poszczególne wartości.
Zastanawiając się nad tym, co oznaczają liczby na ciśnieniomierzu, warto pamiętać o kilku kluczowych progach. O nadciśnieniu tętniczym mówimy, gdy regularnie utrzymujące się wartości ciśnienia są równe lub wyższe niż 140/90 mmHg. Istnieje również kategoria "ciśnienia wysokiego prawidłowego", która obejmuje wartości w przedziale 130-139/85-89 mmHg. To sygnał, że choć nie jest to jeszcze pełnoobjawowe nadciśnienie, to już wymaga naszej uwagi i wdrożenia zmian w stylu życia. Pamiętajmy, że diagnoza nigdy nie opiera się na pojedynczym pomiarze zawsze potrzebne są wielokrotne, powtarzalne badania, aby potwierdzić problem.

Zmiana stylu życia: fundament skutecznej terapii
Zawsze podkreślam, że leczenie niefarmakologiczne jest absolutną podstawą i pierwszym krokiem w terapii nadciśnienia, niezależnie od tego, czy ostatecznie będziemy potrzebować leków, czy nie. W wielu przypadkach, zwłaszcza przy nadciśnieniu 1. stopnia (140-159/90-99 mmHg) bez dodatkowych obciążeń, takich jak cukrzyca czy przebyty zawał, sama zmiana stylu życia przez okres około 3 miesięcy może okazać się wystarczająca do obniżenia ciśnienia do bezpiecznego poziomu. To czas, w którym możemy aktywnie działać na rzecz naszego zdrowia. Kluczowe elementy leczenia niefarmakologicznego to:
- Ograniczenie soli kuchennej w diecie.
- Stosowanie diety DASH.
- Redukcja masy ciała.
- Regularna aktywność fizyczna.
- Ograniczenie spożycia alkoholu.
- Zaprzestanie palenia tytoniu.
- Nauka radzenia sobie ze stresem.
Dieta DASH (Dietary Approaches to Stop Hypertension) to prawdziwy sprzymierzeniec w walce z nadciśnieniem. Polega ona na zwiększeniu spożycia warzyw, owoców i produktów pełnoziarnistych, a także niskotłuszczowego nabiału. Jednocześnie ogranicza się w niej czerwone mięso, słodycze i napoje słodzone. Dlaczego jest tak skuteczna? Bogactwo potasu, magnezu i wapnia, a także błonnika, pomaga naturalnie obniżyć ciśnienie krwi i poprawić ogólny stan zdrowia układu sercowo-naczyniowego.
Sól kuchenna to jeden z głównych, często niedocenianych, "ukrytych wrogów" w diecie osoby z nadciśnieniem. Jej nadmierne spożycie prowadzi do zatrzymywania wody w organizmie i zwiększenia objętości krwi, co bezpośrednio podnosi ciśnienie. Zalecane dzienne spożycie soli to maksymalnie 5 gramów, czyli jedna płaska łyżeczka. Pamiętajmy, że sól kryje się nie tylko w solniczce, ale także w pieczywie, wędlinach, serach, gotowych daniach, konserwach i wielu przetworzonych produktach. Czytajmy etykiety i wybierajmy produkty o niskiej zawartości sodu.
Aktywność fizyczna to kolejny filar zdrowego stylu życia i skuteczna metoda obniżania ciśnienia. Nie musimy od razu biegać maratonów! Wystarczy minimum 30 minut umiarkowanego wysiłku, takiego jak szybki spacer, pływanie czy jazda na rowerze, przez co najmniej 5 razy w tygodniu. Regularny ruch wzmacnia serce, poprawia elastyczność naczyń krwionośnych, pomaga w utrzymaniu prawidłowej masy ciała i redukuje stres, co w efekcie przyczynia się do obniżenia ciśnienia.
Stres, alkohol i palenie tytoniu to czynniki, które mają niezwykle negatywny wpływ na nasze ciśnienie krwi. Przewlekły stres podnosi poziom hormonów stresu, które zwężają naczynia krwionośne. Alkohol, choć w małych ilościach bywa czasem tolerowany, w większych dawkach znacząco podnosi ciśnienie. Palenie tytoniu to katastrofa dla naczyń nikotyna zwęża je, a substancje smoliste uszkadzają ich ściany, prowadząc do miażdżycy. Dlatego tak ważne jest, aby nauczyć się skutecznie radzić ze stresem, ograniczyć alkohol i bezwzględnie rzucić palenie. Te kroki mogą przynieść znaczącą poprawę.
Kiedy leki stają się koniecznością? Wskazania do farmakoterapii
Decyzja o włączeniu leków na nadciśnienie zawsze należy do lekarza i jest podejmowana indywidualnie, ale istnieją pewne jasne wytyczne. Leki wdraża się natychmiast, gdy ciśnienie krwi wynosi ≥160/100 mmHg. Podobnie, farmakoterapia jest konieczna od razu u pacjentów z niższymi wartościami ciśnienia, ale z wysokim ryzykiem sercowo-naczyniowym, np. z cukrzycą, chorobą nerek, po przebytym zawale serca czy udarze. Natomiast w przypadku nadciśnienia 1. stopnia (140-159/90-99 mmHg) u osób bez dodatkowych obciążeń, często zaleca się najpierw 3-miesięczny okres intensywnych modyfikacji stylu życia. Jeśli po tym czasie ciśnienie nie spadnie do oczekiwanego poziomu, wówczas rozważa się włączenie leków. Warto również wiedzieć, że nowe wytyczne Polskiego Towarzystwa Nadciśnienia Tętniczego (PTNT) z 2024 roku zalecają dążenie do bardziej rygorystycznych celów terapeutycznych, często poniżej 130/80 mmHg u większości pacjentów.
Kluczowym elementem w podjęciu decyzji o farmakoterapii jest ocena całkowitego ryzyka sercowo-naczyniowego. Lekarz nie patrzy tylko na same liczby ciśnienia, ale bierze pod uwagę wszystkie czynniki, które mogą zwiększać ryzyko zawału serca, udaru czy innych poważnych powikłań. Obecność chorób takich jak cukrzyca, przewlekła choroba nerek, wysoki poziom cholesterolu, palenie tytoniu, a także wiek i historia rodzinna chorób serca, znacząco wpływają na to, jak szybko i intensywnie należy rozpocząć leczenie. Im wyższe ryzyko, tym bardziej agresywna i szybka interwencja jest zazwyczaj potrzebna.
Wielu pacjentów doświadcza syndromu "białego fartucha", czyli podwyższonego ciśnienia wyłącznie w gabinecie lekarskim, spowodowanego stresem. To zjawisko może prowadzić do błędnej diagnozy i niepotrzebnego włączenia leków. Dlatego tak ważne są domowe pomiary ciśnienia, wykonywane regularnie w komfortowych warunkach, a w niektórych przypadkach badanie ABPM (całodobowy ambulatoryjny pomiar ciśnienia). Te metody pozwalają na uzyskanie bardziej wiarygodnego obrazu rzeczywistego ciśnienia krwi i pomagają uniknąć niepotrzebnego leczenia farmakologicznego, co jest niezwykle istotne dla komfortu i bezpieczeństwa pacjenta.
Jak działają leki na nadciśnienie? Przegląd podstawowych grup
W Polsce mamy dostęp do kilku podstawowych grup leków na nadciśnienie, a każda z nich działa nieco inaczej, pomagając obniżyć ciśnienie krwi. Dwie często stosowane grupy to inhibitory konwertazy angiotensyny (ACE-I), takie jak ramipryl, oraz sartany (ARB), na przykład walsartan. Ich mechanizm działania polega na rozluźnianiu naczyń krwionośnych, co ułatwia przepływ krwi i obniża opór, a tym samym ciśnienie. Charakterystycznym, choć niegroźnym, skutkiem ubocznym ACE-I bywa suchy, uporczywy kaszel, który zazwyczaj ustępuje po zmianie leku na sartan.
Inną ważną grupą są antagoniści wapnia, do których należy popularna amlodypina. Leki te działają poprzez blokowanie kanałów wapniowych w komórkach mięśni gładkich naczyń krwionośnych i serca. To sprawia, że naczynia się rozszerzają, a serce pracuje z mniejszym wysiłkiem. Typowym skutkiem ubocznym, na który zwracają uwagę pacjenci, są obrzęki kostek, które jednak często są łagodne i nie wymagają odstawienia leku.
Diuretyki tiazydowe i tiazydopodobne, takie jak indapamid, to leki moczopędne. Ich działanie polega na zwiększaniu wydalania sodu i wody z organizmu przez nerki. Dzięki temu zmniejsza się objętość krwi krążącej, co bezpośrednio przekłada się na obniżenie ciśnienia. Są to leki skuteczne, często stosowane jako pierwszy wybór lub w połączeniu z innymi.
Kiedy serce potrzebuje zwolnić tempo, z pomocą przychodzą beta-adrenolityki, potocznie nazywane beta-blokerami, na przykład bisoprolol. Działają one poprzez blokowanie receptorów beta-adrenergicznych, co prowadzi do zmniejszenia częstości akcji serca i siły jego skurczu. Są szczególnie przydatne u pacjentów z towarzyszącą chorobą wieńcową, po zawale serca, z niewydolnością serca czy z arytmiami.
Coraz częściej lekarze decydują się na terapię skojarzoną, czyli stosowanie preparatów zawierających 2-3 leki z różnych grup w jednej tabletce. To bardzo praktyczne rozwiązanie, które ma wiele zalet. Po pierwsze, zwiększa skuteczność leczenia, ponieważ leki działają synergistycznie. Po drugie, i co równie ważne, ułatwia regularne przyjmowanie leków przez pacjentów. Zamiast kilku tabletek, wystarczy jedna, co znacząco poprawia przestrzeganie zaleceń lekarskich i w efekcie kontrolę nadciśnienia.
Obawy i fakty: jak radzić sobie ze skutkami ubocznymi leków
Wielu pacjentów obawia się skutków ubocznych leków na nadciśnienie, i to jest zupełnie naturalne. Chcę Was jednak uspokoić: większość działań niepożądanych jest łagodna i przemijająca. Co najważniejsze, jeśli pojawią się uciążliwe dolegliwości, lekarz zawsze może dostosować leczenie, zmieniając dawkę, lek lub grupę farmaceutyczną, aby znaleźć optymalne rozwiązanie dla każdego z Was.
Najczęstsze działania niepożądane, na które pacjenci zwracają uwagę, to:
- Suchy, uporczywy kaszel: typowy dla inhibitorów konwertazy angiotensyny (ACE-I). Zazwyczaj ustępuje po zmianie leku na sartan.
- Obrzęki kostek: często związane ze stosowaniem antagonistów wapnia, takich jak amlodypina. Zazwyczaj są łagodne i niegroźne.
- Zmęczenie, osłabienie, zawroty głowy: mogą wystąpić na początku leczenia, zwłaszcza gdy ciśnienie spada zbyt szybko. Zazwyczaj organizm adaptuje się do niższych wartości.
- Bóle głowy: czasem pojawiają się na początku terapii, podobnie jak zawroty głowy.
- Zaburzenia elektrolitowe: niektóre diuretyki mogą wpływać na poziom potasu, co wymaga monitorowania.
Pamiętajcie, że w przypadku wystąpienia jakichkolwiek uciążliwych skutków ubocznych, nie należy samodzielnie odstawiać leków. Zawsze należy skonsultować się z lekarzem. Leczenie nadciśnienia jest procesem, który wymaga współpracy i otwartości. Lekarz ma do dyspozycji wiele opcji terapeutycznych i z pewnością znajdzie taką, która będzie dla Was skuteczna i dobrze tolerowana.
Jedną z obaw, która często pojawia się w rozmowach z pacjentami, jest wpływ leków na nadciśnienie na sprawność seksualną. To ważna kwestia, o której warto mówić otwarcie. Chcę podkreślić, że choć niektóre starsze beta-blokery i diuretyki faktycznie mogły mieć taki wpływ, to nowoczesne terapie w większości minimalizują to ryzyko. Co więcej, nieleczone nadciśnienie samo w sobie jest czynnikiem ryzyka zaburzeń erekcji i innych problemów seksualnych. Dlatego skuteczne leczenie nadciśnienia często poprawia ogólne zdrowie, w tym również sprawność seksualną. Jeśli jednak pojawią się takie problemy, koniecznie porozmawiajcie o tym z lekarzem istnieją alternatywy i rozwiązania.
Praktyczne aspekty terapii: odpowiedzi na najczęstsze pytania
Jedno z najczęściej zadawanych pytań brzmi: "Czy leki na nadciśnienie trzeba brać do końca życia?". Rozumiem tę obawę. Odpowiedź nie jest jednoznaczna, ale zazwyczaj tak terapia nadciśnienia jest długoterminowa, a w wielu przypadkach faktycznie oznacza przyjmowanie leków przez całe życie. Nadciśnienie to choroba przewlekła, która wymaga stałej kontroli. Jednak decyzja o kontynuacji leczenia, jego modyfikacji czy ewentualnej próbie odstawienia (co zdarza się rzadko i tylko pod ścisłą kontrolą) zawsze należy do lekarza i zależy od indywidualnej sytuacji pacjenta, stopnia zaawansowania choroby oraz skuteczności zmian w stylu życia. Zdarza się, że u osób, które bardzo skutecznie zmieniły styl życia i znacznie zredukowały masę ciała, możliwe jest zmniejszenie dawek leków lub nawet ich odstawienie, ale to są wyjątki i zawsze wymaga to ścisłej współpracy z lekarzem.
Stanowczo odradzam samodzielne odstawianie leków, nawet jeśli ciśnienie się unormowało. Leki na nadciśnienie należy przyjmować regularnie, codziennie, zgodnie z zaleceniami lekarza.
Samodzielne przerwanie terapii jest niezwykle niebezpieczne i może prowadzić do gwałtownego wzrostu ciśnienia, co zwiększa ryzyko zawału serca, udaru mózgu czy innych poważnych powikłań. Leki działają profilaktycznie, utrzymując ciśnienie na bezpiecznym poziomie i chroniąc narządy wewnętrzne przed uszkodzeniem. Ich regularne przyjmowanie to klucz do długiego i zdrowego życia z nadciśnieniem.
Wielu pacjentów zastanawia się również, czy tabletki na nadciśnienie należy przyjmować rano czy wieczorem. Dla większości pacjentów pora przyjmowania leków ma drugorzędne znaczenie. Najważniejsza jest systematyczność. Wybierzcie porę, która jest dla Was najłatwiejsza do zapamiętania i w której najłatwiej jest Wam włączyć przyjmowanie leku w codzienną rutynę. Czy to będzie rano przy śniadaniu, czy wieczorem przed snem kluczowe jest, aby robić to codziennie o mniej więcej tej samej porze. Jeśli macie wątpliwości co do konkretnego leku, zawsze zapytajcie o to swojego lekarza lub farmaceutę.

