Przygotowanie do kolonoskopii to proces, który wymaga nie tylko odpowiedniej diety i oczyszczenia jelit, ale także wykonania szeregu badań diagnostycznych. W tym artykule skupię się na tym, jakie badania krwi są wymagane przed kolonoskopią i dlaczego są one tak istotne dla Twojego bezpieczeństwa. Moim celem jest wyjaśnienie konieczności tych analiz, abyś czuł się pewnie i spokojnie przed zabiegiem.
Przed kolonoskopią wymagane są konkretne badania krwi, aby ocenić bezpieczeństwo zabiegu i znieczulenia.
- Morfologia, układ krzepnięcia, elektrolity, kreatynina i glukoza to podstawowe badania oceniające ogólny stan zdrowia i funkcje narządów.
- Grupa krwi oraz badania wirusologiczne (HBs, HCV) są często wymagane, zwłaszcza przy znieczuleniu.
- Wyniki badań krwi powinny być aktualne zazwyczaj nie starsze niż 14-30 dni, a dla krzepnięcia nawet 7-14 dni.
- Pacjenci przyjmujący leki przeciwkrzepliwe muszą skonsultować się z lekarzem w celu ustalenia planu ich modyfikacji przed zabiegiem.
Klucz do bezpieczeństwa: dlaczego badania krwi przed kolonoskopią są niezbędne?
Zawsze podkreślam moim pacjentom, że badania krwi przed kolonoskopią to nie zbędna formalność, lecz kluczowy element zapewniający bezpieczeństwo całego zabiegu. Ich głównym celem jest ocena ogólnego stanu zdrowia, identyfikacja potencjalnych ryzyk i kwalifikacja do znieczulenia, jeśli jest ono planowane. To właśnie dzięki nim lekarz może podjąć świadomą decyzję o tym, czy kolonoskopia może być przeprowadzona bezpiecznie.
Dla wielu osób perspektywa kolonoskopii budzi niepokój. Właśnie dlatego tak ważne jest, aby wiedzieć, że każdy krok przygotowań, w tym badania krwi, ma na celu maksymalne zminimalizowanie ryzyka. Dobre wyniki badań dają zarówno Tobie, jak i zespołowi medycznemu, poczucie spokoju i pewności, że procedura przebiegnie bez komplikacji. Anestezjolog, bazując na tych danych, może precyzyjnie dobrać rodzaj i dawkę znieczulenia, co jest fundamentem bezpiecznej sedacji.
Proste badania laboratoryjne pomagają wyeliminować szereg potencjalnych ryzyk, które mogłyby zagrozić Twojemu zdrowiu podczas kolonoskopii:
- Ryzyko krwawienia: Badania układu krzepnięcia są niezbędne, zwłaszcza gdy planowane jest pobieranie wycinków lub usuwanie polipów.
- Zaburzenia elektrolitowe: Intensywne przygotowanie jelit może wpływać na poziom sodu i potasu, co jest szczególnie niebezpieczne dla serca.
- Problemy z nerkami: Kreatynina pozwala ocenić funkcję nerek, które są odpowiedzialne za metabolizm i wydalanie leków znieczulających.
- Niezdiagnozowana anemia: Morfologia może wykryć niedokrwistość, która może wpływać na tolerancję znieczulenia i ogólne samopoczucie po zabiegu.
- Niekontrolowana cukrzyca: Poziom glukozy jest kluczowy, aby uniknąć hipoglikemii, zwłaszcza u diabetyków, którzy muszą być na czczo.
Lekarz zleca badania krwi zazwyczaj podczas pierwszej wizyty kwalifikacyjnej do kolonoskopii. To właśnie wtedy, po zebraniu szczegółowego wywiadu medycznego i ocenie Twojego ogólnego stanu zdrowia, ustala się zakres niezbędnych analiz. Wyniki tych badań są podstawą do podjęcia decyzji o kwalifikacji do zabiegu, a w szczególności do planowanej sedacji. Jeśli wyniki są prawidłowe, droga do kolonoskopii jest otwarta. W przypadku jakichkolwiek odchyleń, lekarz może zlecić dodatkowe konsultacje lub badania, aby zapewnić pełne bezpieczeństwo.
Jakie badania krwi są wymagane przed kolonoskopią? Pełna lista
Jako ekspertka w dziedzinie przygotowań do zabiegów, zawsze szczegółowo omawiam z pacjentami listę badań, które są niezbędne. Poniżej przedstawiam pełny pakiet, który najczęściej jest wymagany lub zalecany przed kolonoskopią, wraz z wyjaśnieniem, dlaczego każdy z nich jest tak ważny.
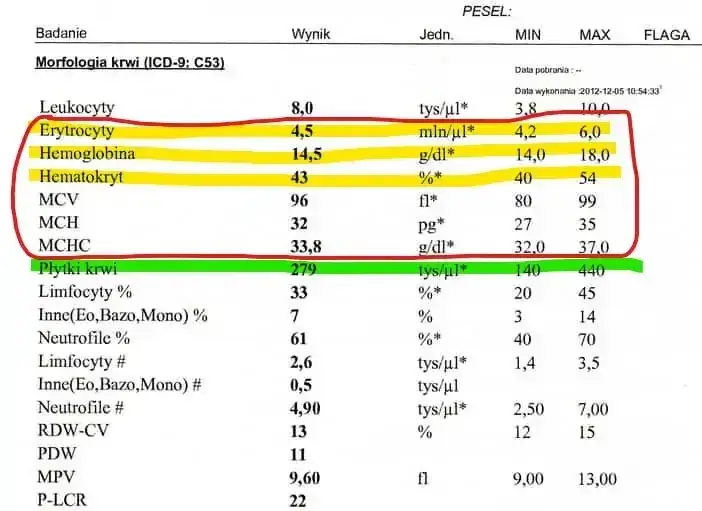
Morfologia krwi: Twoja ogólna "metryka" zdrowia pod lupą
Morfologia krwi obwodowej to jedno z podstawowych badań, które daje nam ogólny obraz Twojego stanu zdrowia. Analizujemy tu takie parametry jak hemoglobina (HGB), hematokryt (HCT), liczba czerwonych krwinek (RBC), białych krwinek (WBC) i płytek krwi (PLT). Dzięki temu możemy wykryć ewentualną niedokrwistość (anemię), która mogłaby wpływać na Twoje samopoczucie po zabiegu, a także stany zapalne czy infekcje, które mogłyby być przeciwwskazaniem do kolonoskopii.
Układ krzepnięcia (INR, APTT): fundament bezpieczeństwa przy pobieraniu wycinków
Badania układu krzepnięcia, takie jak czas protrombinowy (PT) z wskaźnikiem INR oraz czas kaolinowo-kefalinowy (APTT), są absolutnie kluczowe dla bezpieczeństwa zabiegu. Kolonoskopia często wiąże się z koniecznością pobrania wycinków do badania histopatologicznego lub usunięcia polipów, co zawsze niesie ze sobą ryzyko krwawienia. Nieprawidłowe wyniki tych badań mogą wskazywać na zaburzenia krzepnięcia, co jest sygnałem ostrzegawczym i może wymagać modyfikacji leczenia lub nawet przełożenia zabiegu.
Elektrolity (sód, potas) i kreatynina: jak przygotowania do kolonoskopii wpływają na organizm?
Poziom elektrolitów, czyli sodu (Na) i potasu (K), jest niezwykle ważny, ponieważ intensywne przygotowanie do kolonoskopii, polegające na przyjmowaniu środków przeczyszczających, może zaburzyć równowagę wodno-elektrolitową organizmu. Jest to szczególnie istotne dla pacjentów z chorobami serca i nerek. Dodatkowo, kreatynina pozwala nam ocenić funkcję nerek, co jest kluczowe, ponieważ zarówno środki znieczulające, jak i preparaty do oczyszczania jelit, są metabolizowane i wydalane właśnie przez nerki. Ich prawidłowe funkcjonowanie to podstawa bezpiecznego przebiegu procedury.
Poziom glukozy: kluczowy wskaźnik, nie tylko dla diabetyków
Kontrola poziomu glukozy we krwi jest ważna dla każdego pacjenta, ale szczególnie dla osób cierpiących na cukrzycę. Przed kolonoskopią musisz być na czczo, co u diabetyków może prowadzić do hipoglikemii (zbyt niskiego poziomu cukru). Znając Twój wyjściowy poziom glukozy, możemy odpowiednio zaplanować postępowanie w dniu badania, aby uniknąć niebezpiecznych wahań.
Grupa krwi i badania wirusologiczne (HBs, HCV): kiedy są wymagane?
Oznaczanie grupy krwi jest standardem w wielu placówkach, choć przypadki transfuzji podczas kolonoskopii są niezwykle rzadkie. To jednak element kompleksowego przygotowania na każdą ewentualność. Badania wirusologiczne, takie jak antygen HBs (w kierunku wirusowego zapalenia wątroby typu B) oraz przeciwciała anty-HCV (w kierunku WZW typu C), są często wymagane w placówkach, które stosują znieczulenie dożylne z udziałem anestezjologa. Mają one na celu zapewnienie bezpieczeństwa zarówno Tobie, jak i personelowi medycznemu.
Rozszyfrowujemy skierowanie: co oznaczają medyczne skróty?
Co oznaczają symbole: HGB, PLT, INR, APTT, Na, K?
Zdarza się, że pacjenci czują się zagubieni, widząc na skierowaniu medyczne skróty. Postanowiłam je rozszyfrować, abyś dokładnie wiedział, co oznaczają poszczególne parametry i dlaczego są tak ważne przed kolonoskopią:
| Skrót | Co oznacza i dlaczego jest ważny |
|---|---|
| HGB | Hemoglobina: Białko w czerwonych krwinkach transportujące tlen. Niska hemoglobina (anemia) może wpływać na tolerancję znieczulenia i ogólne samopoczucie. |
| PLT | Płytki krwi: Odpowiedzialne za krzepnięcie krwi. Ich prawidłowa liczba jest kluczowa, aby uniknąć nadmiernego krwawienia podczas zabiegu, zwłaszcza przy pobieraniu wycinków. |
| INR | Międzynarodowy współczynnik znormalizowany: Wskaźnik czasu krzepnięcia krwi, szczególnie ważny dla pacjentów przyjmujących leki przeciwkrzepliwe. Informuje o ryzyku krwawienia. |
| APTT | Czas kaolinowo-kefalinowy: Kolejny wskaźnik oceniający sprawność układu krzepnięcia. Pomaga wykryć zaburzenia krzepnięcia, które mogą zwiększać ryzyko krwawienia. |
| Na | Sód: Kluczowy elektrolit odpowiedzialny za równowagę wodno-elektrolitową i funkcjonowanie układu nerwowego. Jego poziom może być zaburzony przez przygotowanie do kolonoskopii. |
| K | Potas: Ważny elektrolit dla prawidłowej pracy serca i mięśni. Podobnie jak sód, jego poziom może ulec zmianie po przyjęciu środków przeczyszczających. |
Dlaczego te konkretne parametry są najważniejsze dla anestezjologa?
Dla anestezjologa te konkretne parametry stanowią kompleksowy obraz Twojego stanu fizjologicznego. Morfologia i parametry krzepnięcia są fundamentem do oceny ryzyka krwawienia i ogólnej wydolności organizmu. Elektrolity i kreatynina informują o funkcji nerek i równowadze płynów, co jest krytyczne dla metabolizmu i wydalania środków znieczulających. Poziom glukozy pozwala uniknąć niebezpiecznych wahań cukru. Wszystkie te dane pozwalają anestezjologowi na bezpieczne zaplanowanie znieczulenia, minimalizując ryzyko powikłań i dbając o Twój komfort podczas całego zabiegu.
Kiedy i jak przygotować się do badań krwi przed kolonoskopią?
Prawidłowe przygotowanie do badań krwi jest równie ważne, jak samo ich wykonanie. Chcę, abyś wiedział, jak zadbać o to, by wyniki były wiarygodne i aktualne.
Jak długo ważne są wyniki? Optymalny termin na wykonanie badań
Większość placówek medycznych w Polsce wymaga, aby wyniki badań krwi nie były starsze niż 14-30 dni przed planowanym terminem kolonoskopii. W przypadku układu krzepnięcia, ten czas jest często krótszy, np. do 7-14 dni. Moja rekomendacja to wykonanie badań około 2-3 tygodnie przed zabiegiem. Dzięki temu masz pewność, że wyniki będą aktualne, a w razie potrzeby, będzie czas na ewentualne dodatkowe konsultacje.
Czy na badania krwi przed kolonoskopią trzeba być na czczo?
Tak, na większość badań krwi przed kolonoskopią, w tym morfologię, glukozę, kreatyninę i elektrolity, należy zgłosić się na czczo. Oznacza to, że nie powinieneś spożywać żadnych posiłków przez około 8-12 godzin przed pobraniem krwi. Możesz pić niewielkie ilości czystej wody. Unikaj kawy, herbaty, soków i słodzonych napojów. Jest to szczególnie ważne dla poziomu glukozy, który po posiłku znacząco wzrasta, zafałszowując wynik.
Przygotowanie krok po kroku, by uniknąć powtórki badań
Aby uniknąć konieczności powtarzania badań i niepotrzebnego stresu, postępuj zgodnie z poniższymi wskazówkami:
- Skonsultuj się z lekarzem: Upewnij się, że masz pełną listę wymaganych badań.
- Zaplanuj termin: Wykonaj badania około 2-3 tygodnie przed planowaną kolonoskopią, aby wyniki były aktualne.
- Bądź na czczo: Przez 8-12 godzin przed pobraniem krwi nie jedz nic.
- Pij wodę: Możesz pić czystą wodę, ale unikaj innych napojów.
- Odpocznij: Przed badaniem unikaj intensywnego wysiłku fizycznego.
- Zgłoś leki: Poinformuj personel medyczny o wszystkich przyjmowanych lekach, suplementach i ziołach niektóre mogą wpływać na wyniki.
- Unikaj alkoholu: Przez 2-3 dni przed badaniem zrezygnuj ze spożywania alkoholu.
Kolonoskopia a choroby przewlekłe: ważne wskazówki dla pacjentów
Jeśli cierpisz na choroby przewlekłe, Twoje przygotowanie do kolonoskopii wymaga szczególnej uwagi. Zawsze podkreślam, że otwarta komunikacja z lekarzem jest w tym przypadku absolutnie kluczowa.
Leki przeciwkrzepliwe: jak bezpiecznie przygotować się do kolonoskopii?
Pacjenci przyjmujący leki przeciwkrzepliwe (np. Acenokumarol, Warfaryna, Xarelto, Eliquis, Pradaxa) lub przeciwpłytkowe (np. Aspiryna, Klopidogrel) muszą bezwzględnie skonsultować się z lekarzem prowadzącym kardiologiem lub internistą. Samodzielne odstawianie tych leków jest bardzo niebezpieczne! Lekarz ustali indywidualny plan ich modyfikacji lub czasowego odstawienia przed zabiegiem, często wprowadzając leczenie pomostowe (np. heparyną drobnocząsteczkową). To kluczowa informacja, którą należy przekazać podczas kwalifikacji do kolonoskopii, aby uniknąć ryzyka krwawienia.
Cukrzyca, choroby serca, niewydolność nerek: co zgłosić lekarzowi?
Pacjenci z chorobami przewlekłymi powinni zgłosić lekarzowi kwalifikującemu do kolonoskopii następujące informacje:
- Cukrzyca: Rodzaj cukrzycy, stosowane leki (insulina, leki doustne), ostatnie pomiary glikemii, ewentualne powikłania. Konieczne jest ustalenie planu dawkowania leków w dniu badania.
- Choroby serca: Rodzaj schorzenia (np. choroba wieńcowa, arytmia, niewydolność serca), przebyte zawały, wszczepione stenty, rozrusznik serca, przyjmowane leki kardiologiczne.
- Niewydolność nerek: Stopień niewydolności, dializoterapia, przyjmowane leki nefrologiczne. Funkcja nerek jest kluczowa dla metabolizmu leków.
- Inne choroby: Padaczka, choroby tarczycy, choroby płuc (np. astma, POChP) każda choroba przewlekła wymaga indywidualnej oceny.
- Alergie: Wszelkie alergie na leki, środki kontrastowe czy lateks.
Czy Twoje stałe leki mogą wpłynąć na wyniki badań krwi?
Tak, niektóre leki mogą wpływać na wyniki badań krwi lub na przebieg samego zabiegu. Dlatego zawsze, bez wyjątku, musisz poinformować lekarza o wszystkich przyjmowanych lekach zarówno tych na receptę, jak i dostępnych bez niej, a także o suplementach diety i ziołach. Lekarz oceni, czy konieczne jest ich odstawienie, modyfikacja dawki, czy też nie mają one wpływu na planowaną procedurę.
Nieprawidłowe wyniki badań krwi: co dalej przed kolonoskopią?
Otrzymanie nieprawidłowych wyników badań krwi może być stresujące, ale ważne jest, aby pamiętać, że nie zawsze oznacza to katastrofę czy natychmiastowe odwołanie zabiegu. To sygnał dla lekarza, że potrzebna jest dodatkowa analiza.
Najczęstsze odchylenia i ich znaczenie dla zabiegu
Najczęściej spotykane nieprawidłowości w wynikach badań krwi przed kolonoskopią i ich potencjalne znaczenie to:
- Anemia (niskie HGB, HCT, RBC): Może wskazywać na utratę krwi (np. z przewodu pokarmowego, co jest jednym z powodów kolonoskopii) lub inne schorzenia. Może wpływać na tolerancję znieczulenia.
- Zaburzenia krzepnięcia (nieprawidłowe INR, APTT): Zwiększa ryzyko krwawienia podczas zabiegu, zwłaszcza przy pobieraniu wycinków.
- Zaburzenia elektrolitowe (nieprawidłowe Na, K): Mogą prowadzić do arytmii serca, osłabienia mięśni, zwłaszcza po intensywnym przygotowaniu jelit.
- Podwyższona kreatynina: Wskazuje na upośledzoną funkcję nerek, co może wpływać na metabolizm leków znieczulających i wymagać ostrożności.
- Podwyższona glukoza: Może świadczyć o niekontrolowanej cukrzycy, co zwiększa ryzyko powikłań metabolicznych podczas zabiegu.
Czy zły wynik zawsze oznacza odwołanie kolonoskopii?
Absolutnie nie! Chcę Cię uspokoić: nieprawidłowy wynik nie zawsze prowadzi do odwołania zabiegu. Często wymaga jedynie dodatkowej diagnostyki, modyfikacji leczenia lub konsultacji ze specjalistą (np. kardiologiem, hematologiem, diabetologiem). Celem jest zawsze Twoje bezpieczeństwo. Lekarz może zdecydować o przełożeniu terminu kolonoskopii, aby najpierw ustabilizować Twój stan zdrowia, co jest podejściem odpowiedzialnym i w pełni uzasadnionym.
Przeczytaj również: Endoskopia bez tajemnic: Jak się przygotować i czego się spodziewać?
Jakie kroki podejmuje lekarz w przypadku niepokojących wyników?
W przypadku niepokojących wyników badań krwi, lekarz może podjąć następujące kroki:
- Zlecenie dodatkowych badań: Aby pogłębić diagnostykę i ustalić przyczynę odchyleń.
- Modyfikacja leczenia: Dostosowanie dawek przyjmowanych leków lub wprowadzenie nowych, aby ustabilizować parametry.
- Konsultacja ze specjalistą: Skierowanie do innego lekarza (np. hematologa w przypadku zaburzeń krzepnięcia, nefrologa przy problemach z nerkami) w celu uzyskania opinii i zaleceń.
- Przełożenie terminu zabiegu: Jeśli wyniki są zbyt niepokojące i stanowią realne ryzyko, kolonoskopia może zostać przełożona na inny termin, po wcześniejszym ustabilizowaniu stanu zdrowia pacjenta.
- Edukacja pacjenta: Szczegółowe wyjaśnienie znaczenia wyników i dalszych kroków, aby pacjent czuł się świadomy i zaangażowany w proces leczenia.

